서론
횡격막 신경은 주변 조직의 수술 중에 쉽게 손상을 받을 수 있다. 특히 술 중 위치 특정이 어려운 점과 긴 주행 거리는 더욱 손상확률을 높이게 될 수 있겠다. 상당수 연구들이 이런 손상을 막기 위하여 횡격막에 수술 중 모니터링을 시행한다[1–3]. 갑상선 수술이나 개흉술시에 4번 경추 레벨에서 나오는 횡격막 신경의 손상을 막기 위해 수술 중 횡격막 신경을 직접 자극하여 횡격막에서 활동 전위를 얻는 등의 방식이 시행하여지고 있다[4,5]. 그러나 수술 중 환자의 자세로 인해 정확한 자극이 어렵다거나 고위 상부 경추의 수술 시엔 자극 위치가 시술 부위보다 하방이 되므로 경두개(transcranial) 자극 방식이 적합하다[6–8]. 경두개 자극 방식은 마그네틱 방식과 전기적 자극 방식이 있는데, 수술실에서의 정밀한 전기 기구들에 상당한 영향을 줄 수 있는 문제가 있어 경두개 전기 자극이 적절하다고 저자들은 판단하였다[6,9,10]. 본 논문에서는 이러한 경두개 전기 자극을 이용한 수술 중 횡격막 감시를 성공적으로 시행한 증례를 보고하고자 한다.
증례
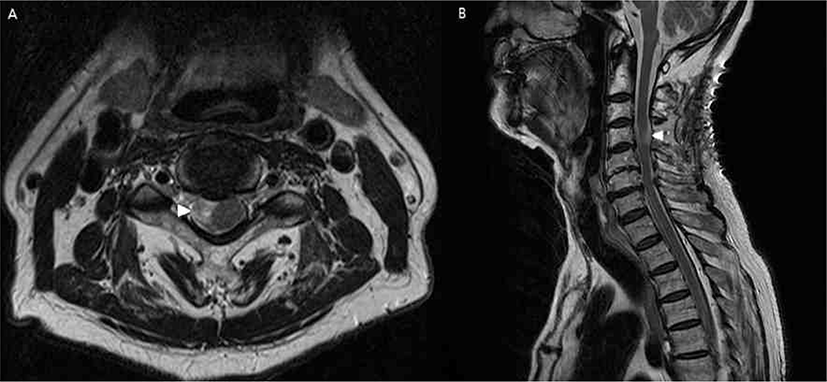
83세 남자 환자가 지속적 우측 상지 근력 약화 및 목 통증(시각 통증 척도 총 10중 5점)으로 본원 내원하여 경추 뇌자기공명 영상 결과, 3번 경추 주변 경막의 종양(1 × 1.9 × 1.8 cm)(Fig. 1)으로 신경초종 의증 진단을 받고 제거 수술을 시행하였다. 환자는 과거력으로 당뇨, 안정형 협심증 및 다발성 뇌경색의 이력이 있었으나, 호흡기계 계통의 문제는 발견되지 않았다. 이학적 검사상 우측 팔의 감각 저하가 있었고, 양측 상지의 무딘 감각이 있었고, 이러한 증상은 우측 팔이 더 심하였다. 환자는 이에 대하여 지역 병원에서 통증 조절을 위한 국소 주사를 시행하였으나, 효과는 일시적이었다고 기술하였다. 근력은 통상의 도수 근력 측정상(총 5점) 어깨 외전 우측 4 +, 좌측은 5였고 어깨 내전은 양측 모두 5였다. 팔꿈치의 폄근은 우측 4 +이었고 좌측은 5였다. 팔꿈치 굴곡근은 양측 모두 5였다. 손목의 굴곡 및 폄근 모두 5였고, 손의 쥐는 근력이 우측 4이었고 좌측은 5였다. 심부 건 반사는 양측 모두 정상 범위 이내였고, 호프만 사인은 우측에서 약한 양성, 좌측에서 음성이었다. 바빈스키 검사 및 항문 근의 조임은 모두 정상범위였다.
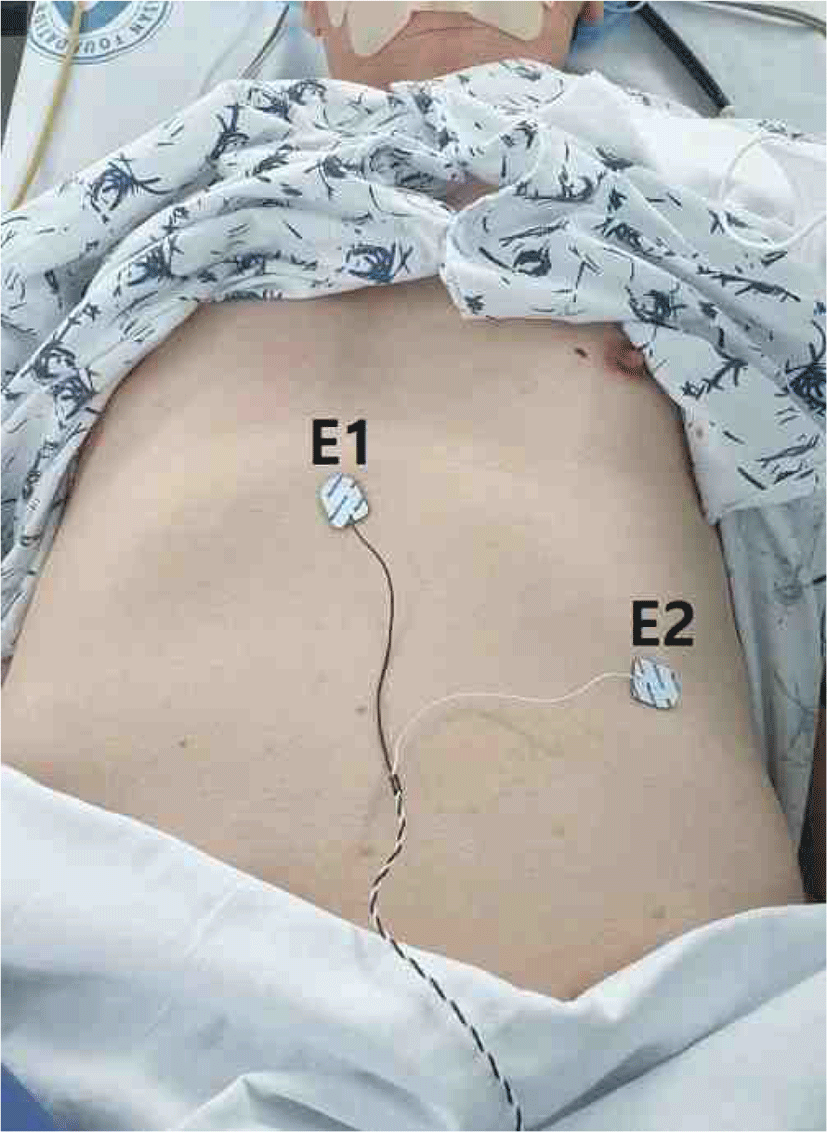
환자는 종양 제거를 위한 후방 접근 방식으로 경추 수술을 받게 되었고, 마취는 프로포폴(propofol)과 레미펜타닐(remifentanil)을 이용한 완전정맥마취(total intravenous anesthesia) 방식으로 진행되었다. 기관 내 삽관 시행 전 Esmeron 50 mg이 1회 정맥주사되었고, 이후에는 사용되지 않았다. 수술중신경계 감시는 NIM-ECLIPSE System® 4(Medtronic Xomed, Jacksonville, FL, USA) 장비를 이용하였다. 횡격막 신경 측정을 위하여 복부에는 표면 전극을 부착하였고, 부착 부위는 흉부 칼 돌기에 활성 전극을 부착하였고, 좌측 늑골 하단에 참고 전극을 부착하였다(Fig. 2). 이외에도 통상 시행하는 양측 삼각근(deltoid), 이두박근(biceps brachii), 짧은 엄지 벌림근(abductor pollicis brevis), 전경골근(tibialis anterior), 엄지 발가락 벌림근(abductor halluces)도 같이 측정되었다. 접지 전극은 허벅지 부위에 부착하였다. 운동유발전위(motor evoked potential, MEP)는 경두개 전기자극(transcranial electrical stimulation) 방식으로 뇌파검사시의 표기 방식으로 C3’-C4’위치의 두피에 침 전극을 꽂고 300 volt의 5번 반복 펄스로 자극을 하였다. 반복 펄스의 자극 지속시간(pulse duration)은 50 microseconds이었다. 전극의 기록 화면의 표시는 측정속도(sweep speed)는 10.0 milliseconds/division이었고, 감도(sensitivity)는 100 microvolt이었다. 체성감각유발전위(somatosensory evoked potential, SSEP)는 양측 정중 신경(median nerve)과 경골 신경(tibial nerve)에서 자극을 가하는 통상의 방식으로 시행하였다. 자극은 정중 신경 및 경골 신경 양측 모두 25 milliampere의 강도로 4.91 Hz로 주기로 자극하였고, 기록 전극은 C3’,C4’,Cz’와 Fpz’에서 기록되었다. 이에 따라 전신 마취 하에 환자를 엎드린 자세로 전환하고, 후궁 절제술 및 경막의 종양 제거술을 시행하였다. 수술 중 자극에 의한 복합근육활동전위(compound muscle action potential, CMAP)가 유발된 경우, 복합근육활동전위가 관찰된 근육들을 바로 신경외과 의사에게 알렸다.
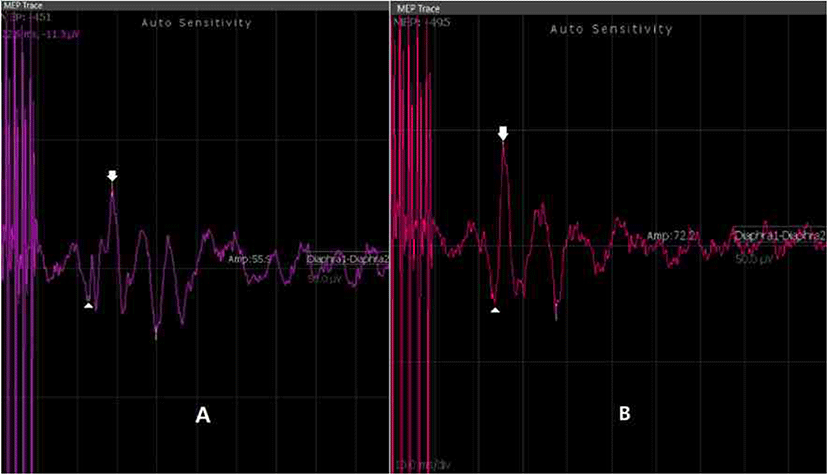
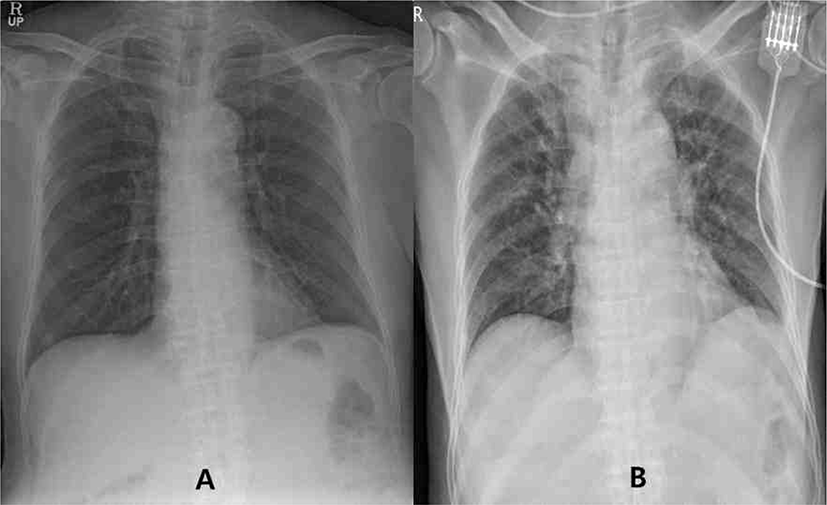
횡격막에서 기록된 파형은 수술 시작 시에 기시잠시(onset latency)는 22.6 milliseconds와 최대잠시(peak latency)는 28.8 milliseconds을 보였고(Fig. 3-A), 진폭은 55.9 microvolt였다. 초기 진폭에서 50% 이상의 진폭감소를 보일 시에 신경의 손상을 보이는 것으로 정의하고, 약 15분 간격으로 전기 자극을 시행하였다. 모든 수술 시간 동안 횡격막의 복합 운동전위는 전반적으로 55에서 72 microvolt 사이에서 비교적 일정한 파형을 보였고, 50% 이상의 진폭의 감소는 관찰되지 않았다. 수술 종료 시 기시잠시(onset latency)는 23.7 milliseconds와 최대잠시(peak latency)는 25.6 milliseconds을 보였고(Fig. 3-A), 진폭은 72.2 microvolt였다(Fig. 3-B). SSEP에서도 정중신경의 N20과 P23, 그리고 경골 신경의 P37과 N45 모두에서 유의한 진폭의 감소나 소실은 관찰되지 않았다. 수술 당시 냉동 생검 결과는 뇌수막종이었으며, 환자의 흉부 단순 엑스레이 전후 비교에서 횡격막 높이의 변화는 관찰되지 않았다(Fig. 4). 또한 수술 이후 퇴원 시까지 횡격막 마비를 시사하는 의미 있는 호흡수 증가도 없었다. 퇴원 당시와 이후 외래 1개월 추적 관찰 시까지 횡격막을 포함한 추가적 신경학적 후유증은 관찰되지 않았으며, 당시 근력 평가는 시행되지 않았으나, 환자의 주관적 소견에 따르면 수술 이전의 근력 저하에 비해 명확한 근력 향상이 있었다고 보고하였다.
고찰
횡격막 신경은 경추 3번부터 경추 5번 레벨 사이에서 시작해서 전방 사각근(anterior scalenus) 앞쪽으로 내려온다. 이후 내경정맥(internal jugular vein)의 뒤쪽 깊은 위치에서 쇄골하 동맥(subclavian vein)을 따라 흉강으로 들어가게 되고, 이어 횡격막에 이른다. 이러한 긴 루트 및 가는 굵기 등으로 인하여 수술 시에 구분이 어려워 손상 받기 쉽고, 신경이 피부쪽으로 가까워지는 위치도 수술 부위와 가까워 일반적 자극이 어려운 점도 있다[11–13]. Salati 등은 근치적 갑상선 절제 수술 시에 7% 정도의 빈도로 횡격막 신경 손상을 발표한 바 있다[14]. 또한 DeVita 등은 개흉술시에 26%까지도 횡격막 손상의 빈도를 보고하였다[15]. 따라서 측부 경추 수술, 갑상선 수술 혹은 고위 경수의 수술 시에 횡격막신경에 대한 수술 중 신경감시는 점점 더 그 필요성이 대두되고 있다.
종래의 횡격막 신경의 수술 중 감시는 목의 횡격막 신경의 직접자극 혹은 경추 4번 신경근을 자극하여 횡격막의 복합 운동전위를 감시하는 방식이 대다수였다. 그러나 수술 부위가 자극 받는 신경의 근위일 때 말초 신경 자극 자체가 어려운 점이 있고, 수술자가 수술 작업과 동시에 직접 4번 신경근을 지속적으로 자극하는 것도 현실적으로 어려운 점이 있었다. 또한 본 증례에서의 환자는 경부 후방 절개로 인하여 엎드린 자세를 유지하여야 하였다.
따라서 신경에 대한 직접 자극 혹은 마그네틱 방식이 아닌 경두개 전기 자극을 시행하였다[10,16]. Peterchev 등은 마그네틱 방식의 양과 기기 등이 부착위치, 재현성과 그 강도 등에 대해 획일화 되기 어려운 부분이 있다는 단점을 언급한 적이 있으나, 획득되는 활동 전위가 높다는 장점도 있다[9]. 경두개 마그네틱이 아닌 경두개 전기 자극을 이용한 횡격막의 전기 자극은 이러한 이유로 종래에는 연구목적으로는 쓰여졌었거나[10], 임상적으로는 중추신경계 손상으로 인한 횡격막 기능부전 시나 만성 폐쇄성 폐질환의 질병 정도 측정용으로 쓰여 왔다[2]. 그러나 현재까지 수술 중에 감시용으로 사용된 예는 많지 않다. 본 연구에서는 수술장이라는 한정한 공간에서 경두개 마그네틱 방식은 수술장에서의 정밀한 전기 기구들에 상당한 영향을 줄 수 있는 문제가 있다고 판단하였고, 또한 균일한 강도의 전기자극의 재현성이 복합 운동전위의 평가에 필수적이라 판단하고, 경두개 직접 전기 자극방식을 시행하여 횡격막 신경의 손상 여부를 감시하였다.
전기 자극은 환자 두피의 C3’와 C4’ 에 삽입된 바늘을 통하여 자극되었다. 이러한 위치에 대한 기술은 이미 뇌파 검사 등을 통해 널리 알려진 방식이므로 재현성과 정확한 정보 전달성에서 탁월하다. 따라서 본 연구진들은 평소에도 상기 방식을 사용하고, 또한 그에 따라 기술하고 있다. 복합 운동 전위를 획득하기 위한 E1과 E2의 전극 부착 부위는 연구마다 상이하나, 본 연구에서는 흉골의 칼돌기에 E1, 좌측 늑골하단에 E2를 붙이는 방식을 취하였다[1,10,13].
본 연구의 제한점으로써 언급된 바와 같이 타 연구들은 직접 양측 목에서 횡격막 신경에 대한 자극을 시행하고, 각각의 복합 운동전위를 획득한 것에 비해 본 연구는 흉골의 칼돌기 한곳에서 모아지는 되는 전위차를 측정하였으므로 각각의 편측의 횡격막 신경 손상에 대한 평가는 불가능하였다. 또한 일반적으로 경부에서 직접 전기로 자극된 복합운동 전위는 통상 400 마이크로 볼트의 진폭을 보인다고 알려져 있으나, 경두개 자극 방식을 이용한 본 연구에서는 그것의 약 20% 정도에 해당하는 진폭만을 보였다[13]. 이는 마그네틱이 아닌 직접 경두개 자극방식에 따른 것으로 사료되며, 성인 남성이 아닌 여성 및 소아의 경우에는 이보다 진폭이 작아 수술 중 감시에 유의미하게 도움을 줄 수 있는 결과가 도출에 어려움이 있을 수 있으리라 판단된다. 그러나, 이러한 제한점은 양측의 횡격막 근육에 직접 침 전극을 삽입하는 방식으로 기록하는 방식을 사용한다면 충분히 극복될 수 있으리라 사료된다[1]. 향후 이에 추가적 연구가 필요하겠다.
결론적으로 본 연구의 시도에서 경두개 직접 전기자극으로 획득한 횡격막의 복합 운동전위는 다른 통상의 근육들의 복합 운동 전위와 비교하여서도 적절한 수준의 감시 가능한 파형을 보여주었고, 환자의 실제 수술 현장에서 적절히 사용한다면 환자의 수술 중 횡격막 신경 손상을 줄여줄 수 있을 것으로 기대된다.







