서론
척수 동정맥기형은 드물게 발생하는 척수 혈관질환으로, 일단 증상이 발생하면 수 년 내에 진행하는 신경학적 결손을 유발하므로 비가역적 척수 손상이 오기 전에 적절한 치료가 요구된다[1]. 척수 동정맥기형의 치료에는 동맥과 정맥이 만나는 부분을 차단하는 혈관색전술과 외과적 결찰이 있는데, 외과적 결찰은 혈관색전술로 치료하기에 기술적으로 어렵거나 수술적 접근이 더 용이한 경우 선택한다[2]. 척수 동정맥기형의 치료 후 신경학적 합병증은 주로 척수의 허혈성 변화로 인해 발생하게 되며, 배뇨장애 역시 드물지 않게 발생하는 신경학적 합병증이다[3]. 수술 후 배뇨장애는 특히 병변이 척수원추 및 말총부위를 포함한 요천추부에 위치한 경우 발생하기 쉽다. 수술중 구해면체 반사(bulbocavernosus reflex, BCR) 감시는 이러한 수술 후 신경학적 합병증을 예방하기 위해 1997년 처음으로 도입되어 최근 그 요구가 더욱 증가하고 있다[4]. 현재까지 척수 동정맥기형의 치료 중 혈관색전술에서의 수술중 신경계 감시의 유용성에 대한 연구는 보고되고 있으나[5], 아직 외과적 치료에서 이에 대한 연구는 부족한 실정이다.
이에 저자들은 척수원추에 발생한 동정맥루의 외과적 치료에서 술 후 배뇨장애의 발생을 예측하는데 수술중 BCR 감시가 유용하게 활용되었던 증례를 보고하고자 한다.
증례
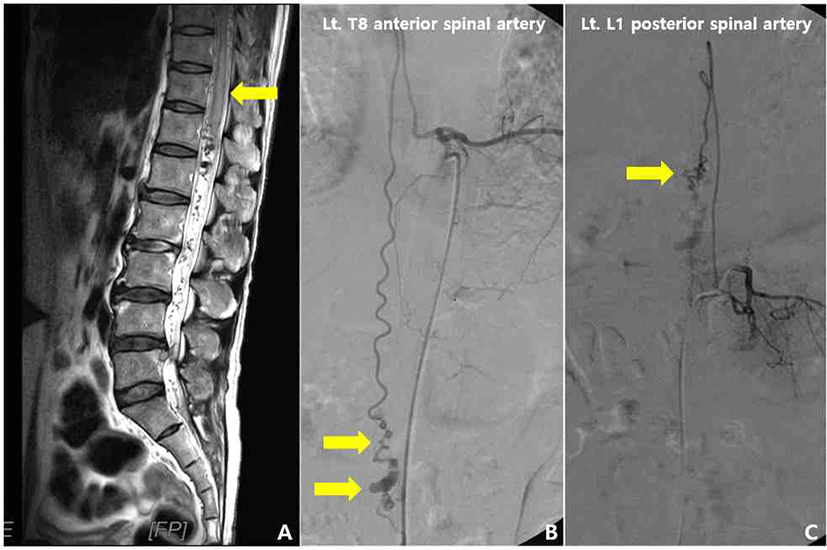
45세 남자 환자가 내원 3주 전부터 발생한 우측 하지의 위약과 저린감을 주소로 내원하였다. 환자는 때때로 경미한 잔뇨감을 느꼈으나, 자가 배뇨하는데는 문제가 없었다. 신경학적 검진 상 우측 하지에서 Medical Research Council 등급 IV의 위약과 함께 우측 피부분절 T10 이하로 온도 및 통각에 대한 감각저하가 관찰되었고, 항문괄약근의 긴장도는 정상이었다. 입원 중 초음파로 확인한 잔뇨량 측정 검사에서는 10 mL 미만의 잔뇨가 확인되었다. 시행한 요추 자기공명영상검사에서 척수원추를 포함한 흉추 12번부터 요추 5번까지 범위의 척수주변 동정맥루(perimedullary arteriovenous fistula)가 관찰되었고, 이와 함께 흉추 10번부터 12번 사이로 울혈성 정맥경색이 동반되었다(Fig. 1-A). 척수 혈관조영술에서는 좌측 흉추 8번에서 기원한 전척수동맥 및 좌측 요추 1번에서 기원한 후척수동맥으로부터 혈액공급을 받는 척수주변 동정맥루로 확인되었다(Fig. 1-B, 1-C). 상기 병변에 대해 흉추 11/12번에서 후궁성형술(laminoplasty) 및 후궁절제술(laminectomy)과 척수주변 동정맥루의 외과적 결찰을 시행했다. 마취는 프로포폴(propofol) 3.3–4.8 μg/mL와 레미펜타닐(remifentanil) 0.5–2.5 μg/mL를 사용하여 완전정맥마취(total intravenous anesthesia)로 시행하였다. 근이완제인 로쿠로늄(rocuronium) 40 mg은 기관삽관시에 1회 정맥주사하였고, 이후 수술 종료시까지 투여하지 않았다. 수술중 신경계감시는 Xltek protector 32 IOM system(Natus Medical, Oakville, Canada) 장비를 이용해, 운동유발전위(motor evoked potential, MEP), 체성감각유발전위(somatosensory evoked potential, SSEP), 자발근전도(spontanoues electromyography), 그리고 BCR감시를 시행하였다. MEP는 경두개 전기자극(transcranial electrical stimulation)방식으로 국제 10-20 전극 배치법(international 10-20 system)에 따라 좌우 중심구 주변 C1과 C2에 위치한 전극을 통해 자극하여 양측 새끼벌림근(abductor digiti quinti), 정강앞근육(tibialis anterior), 무지외전근(abductor hallucis)에서 기록하였다(300–500 V 자극강도, 5회 반복 펄스, 50 μs 펄스폭, 2–4 ms 자극간격). 신경생리학적 경보(alarm) 신호는 MEP의 진폭이 기준파형(baseline)의 50% 이상 감소하는 경우로 정의하였다. SSEP는 양측 정중신경과 후경골신경을 자극하였고, 국제 10–20 전극 배치법에 따라 Fz를 참고전극으로 하여 C3’, Cz’, C4’에서 기록하였다(15–20 mA 자극강도[상지], 20–25 mA 자극강도[하지], 0.3 ms 자극길이, 2.31 Hz 자극빈도). SSEP에 대한 경보 신호는 기준파형에 비해 진폭이 50% 이상 감소하거나 잠복기가 10% 이상 연장되는 경우로 정의하였다. 자발근전도는 양측 항문괄약근(anal sphincter), 가쪽넓은근(vastus lateralis), 정강앞근육 및 무지외전근에서 기록하였으며, 지속적이고 반복적인 신경긴장성(neurotonic) 신호가 관찰되는 경우 임상적 의미가 있는 것으로 보았다. BCR은 음경의 등쪽 기둥에 양극의 침전극을 위치시키고, 이보다 가측에 음극의 침전극을 위치시킨 후 음부신경(pudendal nerve)을 자극하여 양측 외항문괄약근에서 파형을 기록하였다(65 mA 자극강도, 4회 반복 펄스, 0.1 ms 자극길이, 500 Hz 자극빈도). BCR에 대한 경보 기준은 일측 또는 양측에서 BCR의 소실로 정의하였다[6].
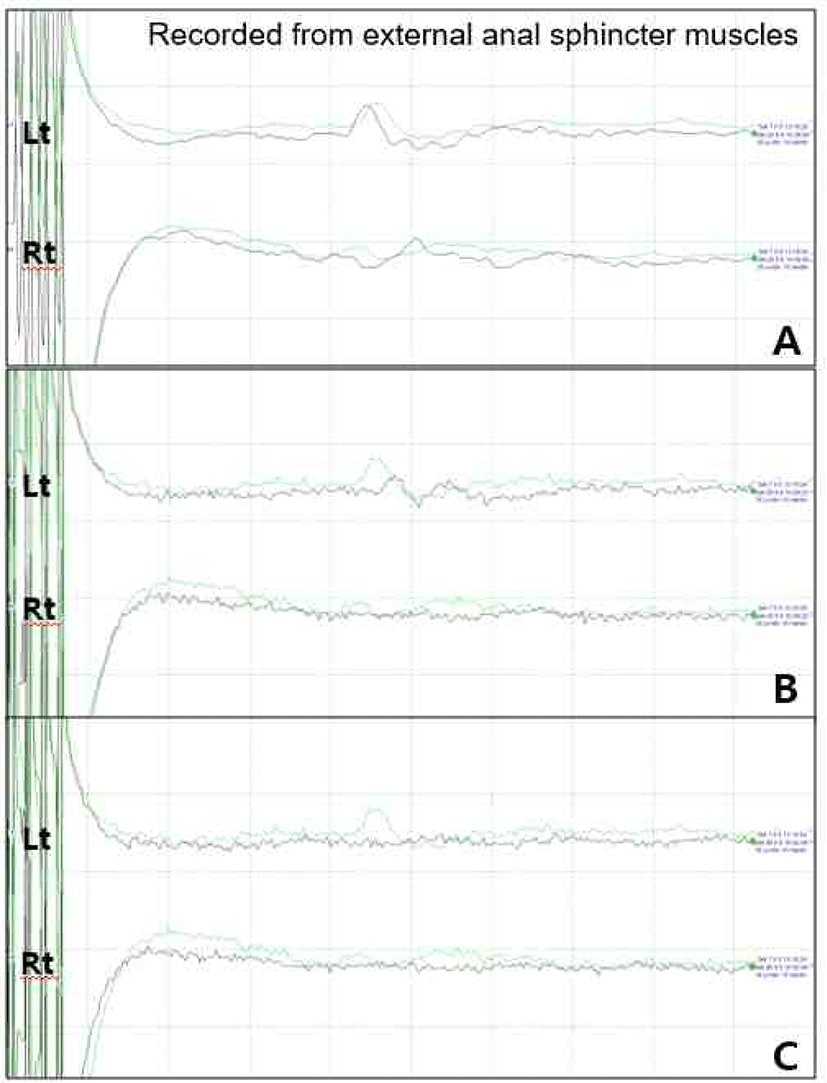
수술 시작 시 양측에서 모두 BCR이 성공적으로 기록되었으나(Fig. 2-A), 금속성 클립을 이용한 임시 결찰(temporary clipping) 도중 우측의 BCR이 갑자기 소실되었고, 이어 좌측 BCR의 진폭이 50% 이상 감소하였다(Fig. 2-B). 이에 대해 즉시 집도의에게 알렸다. 당시 환자의 활력 징후에는 특별한 변화가 없었으며, 그 외 마취 심도의 변화 및 기계적 문제 등의 가능성을 확인하였다. 이에 대해서도 특별한 문제는 없었으며, 이후 파형 소실이 지속되어서 견인기의 견인력을 해제하고 재조정하였으나, 수술 종료 시점까지 양측의 BCR이 모두 소실되어 회복되지 못한 채 수술이 종료되었다(Fig. 2-C). 그 외 양측의 MEP, SSEP, 그리고 EMG에서는 수술 중 이상이 확인되지 않았다. 수술 후 환자는 심한 배뇨장애가 새로이 발생해 수술 직후부터 6개월까지 청결간헐자가도뇨(clean intermittent catheterization)를 이용해야만 했다. 또한 수술 2개월 후 시행한 요역동학검사(urodynamic study)에서는 충전시기(storage phase)에서 방광의 낮은 유순도와 배뇨시기(voiding phase)에서 배뇨근(detrusor muscle)의 활동이 관찰되지 않는 신경인성 방광(neurogenic bladder)이 확인되었다.
고찰
척수 동정맥기형은 비교적 드물게 발생하지만 일단 증상을 일으킨 경우, 수 년 내에 진행하는 신경학적 결손을 야기한다고 알려져 있고, 적절한 조치가 취해질 경우 비가역적인 신경학적 결손의 진행을 막을 수 있기 때문에 진행성 척수병증 환자에서 임상적 감별진단 및 적극적 치료를 항상 염두에 두어야 하는 질환이다[1]. 척수 동정맥기형의 치료 중 혈관 내 치료인 혈관색전술은 안전하면서도 효과적이며 외과적 치료에 비해 간편하여 일차적 치료로 제시되고 있으나, 현실적으로 모든 환자에게 혈관색전술을 적용하기에는 어려움이 따른다. 척수 동정맥기형 환자에서 수술적 치료의 적응증은 명확히 제시된 바는 없으나, 동정맥루의 영양동맥(feeding artery)의 직경이 매우 작거나 심각한 동맥 경화증이 동반되었을 경우, 또는 Adamkiewicz 영역의 전척수동맥과 동정맥루의 영양동맥이 같은 척수 분절의 동맥에서 기원하는 경우 수술적 치료가 더 유리하다[7]. 특히 척수원추나 이로부터 나오는 종말끈(filum terminale)에 위치한 동정맥루의 경우 영양동맥까지 카테터가 진입하기에 직경이 작고 원위에 위치하기 때문에 혈관색전술보다 외과적 치료가 선호된다[8]. 2010년 Saladino 그룹은 외과적 치료를 받은 154명의 척수 동정맥기형 환자의 수술 후 합병증과 예후를 분석하였다. 약 15%의 환자가 수술 직후 신경학적 악화를 보였으며, 이 중 6%에서 장기적인 신경학적 악화가 확인되었다. 6%의 환자 중 약 4%에서 수술 후 배뇨장애가 장기 합병증으로 보고되었다[3]. 이처럼 수술 후 배뇨장애는 척수 동정맥기형 치료 과정에서 드물지 않게 발생하는 신경학적 합병증이다. 1997년 처음으로 척수 및 척추 수술에서 요천추부의 신경계 구조물인 척수원추, 말총의 기능을 보존하기 위해 BCR을 수술중 신경계 감시에 이용하기 시작하였다[9]. BCR은 비뇨생식 반사회로로 음부신경의 자극을 통해 천추 2–4 레벨의 전반적인 신경 경로를 유기적으로 평가할 수 있는 유용한 수단이다. 척수원추, 말총, 엉치신경얼기(sacral plexus) 및 음부신경을 포함한 부위의 수술에서 활용될 수 있으며, 남성의 경우는 자극용 전극을 음경에, 여성의 경우는 음핵 및 대음순에 부착하고, 외항문괄약근에 기록전극을 삽입해 파형을 기록하게 된다[10]. 실제 BCR 감시 결과가 환자의 수술 후 배뇨 기능의 상태를 예측할 수 있는지에 대해서는 최근에야 연구들이 시작되었으며, 2018년 척수견인증(tethered cord syndrome) 소아 환자를 대상으로 한 연구에서 BCR의 완전 소실을 경보 기준으로 삼았을 때, 수술중 BCR의 변화가 수술 6개월 후 배뇨 기능을 예측하는데 88.5%의 높은 특이도를 가짐을 밝혔다[6]. 하지만 아직 성인환자를 대상으로 한 관련 연구는 없는 상태이다. 본 증례는 외과적 치료를 받은 성인 척수 동정맥루 환자에서 수술중 BCR 감시가 수술 후 배뇨 기능을 예측하는데 유용하게 활용되었던 국내 첫 증례보고로 생각된다.
결론적으로 척수 동정맥루, 특히 척수원추동정맥루의 외과적 치료에서 수술중 BCR 감시는 수술 후 배뇨 기능을 예측하는데 유용할 수 있으며, 향후 더 많은 증례들을 바탕으로 한 추가적인 연구가 필요할 것으로 생각된다. 또한 이는 궁극적으로 환자의 수술 후 신경학적 예후 향상에 도움이 될 것으로 기대되는 바이다.







