서론
수술 중 신경계감시(intraoperative neuro-monitoring, IONM)는 척수 수술 중 발생할 수 있는 신경학적 손상 예방을 위해 널리 사용되고 있다. 선행 연구에서 척수 감압수술 후 운동유발전위(motor evoked potential, MEP)의 진폭(amplitude)의 증가 혹은 잠시(latency)의 감소는 수술 후 기능의 호전을 기대할 수 있다는 보고가 있다[1]. 그러나 이러한 수술 중 신경감시 결과가 항상 기능 호전 내용과 연관되어 반영하지는 못한다[2].
흉추 척수증 수술 후 기능 호전과의 연관성을 발표한 선행 연구는 아직까지 많지 않다. 저자들은 흉추 척수증 감압 수술 후 운동유발전위가 지연되어 호전되었고, 기능 호전을 보인 증례를 보고하고자 한다.
증례
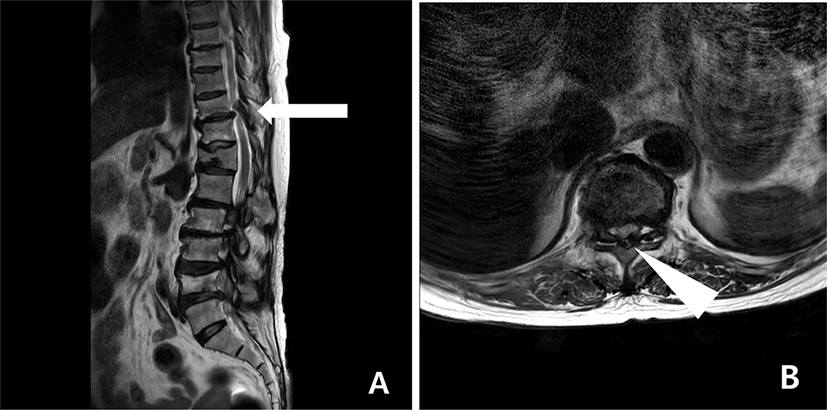
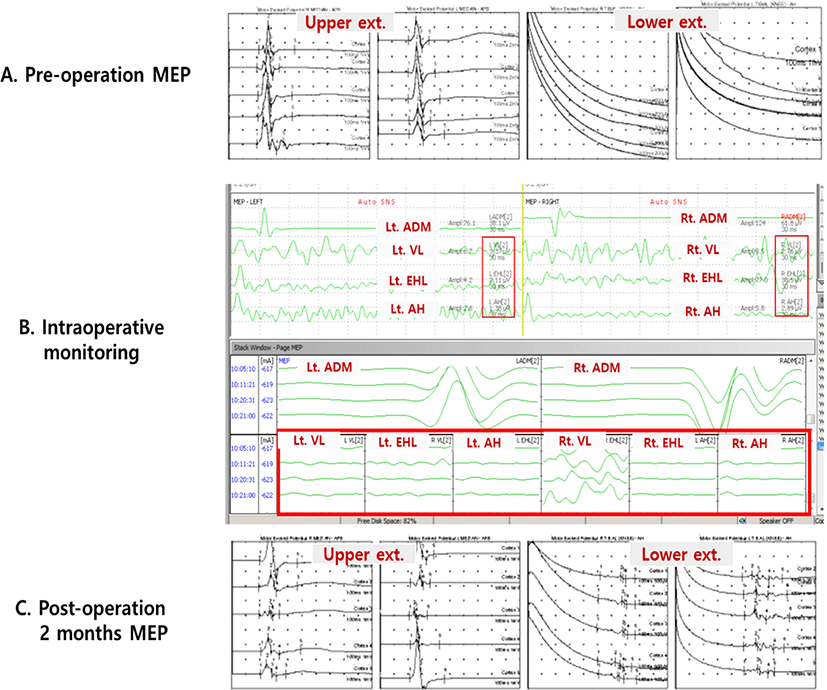
78세 여자 환자가 보행장애를 주소로 본원 신경외과 외래에 내원하였다. 그녀의 보행장애는 2달 전부터 시작되었고, 점점 진행되어 신경외과 외래 내원 당시 환자는 걸을 수 없을 정도였다. 척수 자기공명영상에서 흉추 10–11번에 흉추 척수증이 관찰되었으며, 흉추 11번에 오래된 압박골절, 여러 분절에서 척수 협착증이 발견되었다(Fig. 1). 이학적 검사상 도수근력검사(manual motor test)에서 양측 상지는 4등급 이상 관찰되었으나, 양측 하지는 고관절, 슬관절, 발목관절 모두 굴곡, 신전에서 2등급으로 감소되어 있었다. 양측 무릎 심부건반사가 항진되어 (+++) 관찰되었으며, 바빈스키 징후는 관찰되지 않았다. 수술 전 환자의 MEP와 체성감각유발전위(somatosensory evoked potential, SSEP)는 양측 하지에서 유발되지 않았다(Fig. 2-A). 수술 전, 수술 후 MEP는 MagPro × 100®(MagVenture, Farum, Denmark)을 이용하여 경두개 자기자극(transcranial magnetic stimulation) 방법으로 측정했으며, C3–C4 위치에서 자극하여 짧은 엄지 벌림근(abductor pollicis brevis)과 엄지 발가락 벌림근(abdhctor halluces)에서 기록하였다. 환자는 흉추 10–11번 후궁절제술(total laminectomy, T 10–11)과 후측부 유합술(posterolateral fusion)을 시행받았다. 마취는 프로포폴(propoforl)과 레미펜타닐(remifentanil)을 이용한 완전정맥마취(total intravenous anesthria, TIVA) 방법으로 진행되었고, IONM이 진행되었다. IONM은 NIM-ECLIP® System(Medtronic, Jacksonvill, FL, USA) 장비를 이용하였고, MEP, SSEP와 자발근전도(spontaneous electromyography)를 측정하였다. MEP는 경두개전기자극(transcranial electrical stimulation) 방법으로 C3–C4 위치에서 자극하였으며, 양측 새끼 손가락 벌림근(abductor digiti minimi), 가쪽 넓은근(vastus lateralis), 긴 엄지 발가락 폄근(extensor hallucis longus), 엄지 발가락 벌림근(abductor hallucis)에서 기록하였다. 감압술 전, 후, 그리고 수술자의 요청에 의해 MEP를 측정했을 때 모두 하지의 MEP는 유발되지 않았다(Fig. 2-B). SSEP 또한 수술 중 전 기간에서 양측 하지 모두 유발되지 않았다. 수술 후 환자는 보행장애에 대한 재활치료를 위해 재활의학과로 전과되었다. 수술 후 재활의학과 전과 당시 하지의 도수근력 검사는 수술전과 큰 차이가 없이 2등급으로 관찰되었다.
환자의 재활은 관절운동, 보행치료, 열전기치료 등으로 이루어졌고, 매월 기능검사로 미국 척수손상협회 손상 점수(American Spinal Injury Association [ASIA] impairment scale), 한국형 수정바델지수(Korean version of modified Barthel indexL, K-MBI), 버그 균형검사(berg balance scale, BBS), 기능적 보행 범주(functional ambulation category, FAC)를 측정하였고, 전기생리학적 검사로 MEP, SEP를 시행하였다.
재활치료를 받으면서 환자의 기능은 점점 호전되었고(Table 1), 수술 후 3개월째 환자는 하지 도수근력 검사상 2–3등급으로 소폭의 향상 관찰되었고, 워커를 이용하여 최소의 도움 하에 보행이 가능한 정도였다. ASIA 운동 지표 점수가 수술 전 49점에서 수술 후 3개월째 72점까지 상승하였다. 또한 BBS 점수도 수술 전 4점으로 앉는 상태 유지만 가능한 정도에서 수술 후 3개월째 17점으로 서 있는 동작 및 타인의 도움 하 보행 동작이 가능한 정도로 향상되었다. 전기생리학적 검사로 경두개 자극기를 이용한 MEP 검사에서 수술 후 1개월째 양측 하지에서 유발되지 않았다. 그렇지만 수술 후 2개월째 하지의 MEP가 잠시가 지연되었지만 최초로 관찰되었고(Fig. 2-C), 3개월 째에도 잠시는 지연된 상태로 지속적으로 관찰되었다(Table 1). 본 증례 환자는 수술중신경계 감시에서는 운동유발전위의 호전이 보이지 않았지만, 수술 후 기능 호전이 저명하게 나타났고, 수술 후 2개월째 운동유발전위가 호전되어 나타났던 증례이다. 이후 환자는 재활전문 병원으로 전원하여 재활치료를 지속하였다.
고찰
흉추 척수증은 경추 척수증에 비해 드물지만 흔치 않게 발생하여 척추 협착증 또는 황색인대 골화증, 추간판 탈출증, 퇴행성 척추측만증 등이 원인이 될 수 있다. 주로 보행장애를 일으키며, 압박성 척수병증으로 인해 신경학적 증상을 동반할 수 있다. 대부분의 치료 방법은 수술적 감압술을 시행하여 신경 압박을 해결하는 것이다[3].
척수 수술에서 IONM의 목적은 수술 후 발생할 수 있는 신경계 손상 및 합병증 방지를 위해 시행된다[4]. 수술 중 신경계 감시에서 감압술 후 진폭이 50% 이상 증가하거나, 잠시가 10% 이상 감소하는 것을 “양성변화”(positive change)라고 하는데, 이러한 양성변화가 나온 경우 근력회복 및 기능 호전을 기대할 수 있다는 선행 연구 결과들이 보고되었다[1,5]. 그렇지만 수술 중 신경계 감시에서 나왔던 결과가 반드시 기능과 일치하는 것은 아니다[2]. 본 연구에서는 흉추 수술에서 IONM에서 하지 MEP 값이 전혀 나오지 않았지만, 수술 후 3개월째 경두개 자기자극으로 측정한 MEP 값이 관찰되어 예전 연구 결과와 다른 점을 나타내었다.
경추 척수증과 흉추척수증 감압 수술에서 IONM의 효과를 비교했던 한 연구에서는 흉추척수증 수술 중 IONM의 MEP의 갑작스런 감소(loss) 증상과 근력 약화 발생률이 경추 척수증 보다 훨씬 많이 일어난다고 이야기하였다[6]. 그래서 흉추척수증 수술 시 IONM을 통한 복합감시가 중요하다고 강조한다[4]. 흉추 수술에서 IONM이 중요한 이유로는 흉추 척수로의 혈관 공급이 경추나 요추 척수보다 상대적으로 낮아서 허혈성 손상(ischemia)에 빠질 가능성이 높다는 것이다[7]. 또한 흉추 척수는 상대적으로 경추 척수보다 크기 때문에 구조적으로 손상에 취약하다는 보고도 있다[6]. 따라서 향후 경추 척수증과 흉추 척수증 감압 수술 후 IONM의 변화와 기능 정도를 비교해 보는 것도 의미 있는 연구가 될 것으로 사료된다.
본 증례에서 환자는 수술 직후는 아니지만 꾸준한 재활치료를 하면서 수술 후 2개월째부터 MEP 파형이 잠시가 지연된 상태이긴 하지만 측정되기 시작했다. MEP가 호전된 이유를 생각해 보면 감압 수술 후 기계적인 압박이 해소되어 신경의 전도 또는 피질척수로(corticospinal tract)의 흥분성(excitability)이 증가하면서 MEP의 호전이 나타났을 수 있다 [8]. 그리고 MEP는 피질척수로를 측정하는데 해부학적으로 피질척수로가 척수의 앞쪽에 위치하여 혈관 공급을 받고 있어, 척수 뒤쪽에 위치한 SSEP보다 기능 호전 상태와의 연관성이 높게 나타난다[3,9]. 비록 앞선 연구들에서 언급했던 MEP의 호전은 주로 감압술 수술 직후에 나타난 변화들을 기록하였다. 그리고 수술 후 재활치료를 하면서 경과에 따라 정기적으로 MEP 추적검사를 시행했던 연구는 거의 없었다. 하지만 본 증례는 수술 직후 재활치료를 하면서 환자의 기능이 점점 호전되었고, 확인을 위하여 시행했던 MEP 검사에서 호전 소견을 보였던 예이다. 증례 환자의 MEP가 지연되어 회복된 이유로 생각해 볼 수 있는 것은 2달전부터 보행장애 증상이 나타나고 서서히 진행을 했는데, 신경압박을 받았던 기간이 상대적으로 짧았기 떄문에 감압 술 후 점점 호전되지 않았을까 유추해 볼 수 있다. 또한 환자의 나이가 78세로 고령이어서 퇴행성 변화가 심하여 감압술 후 서서히 회복되었을 수 있다. 본 증례는 흉추 수술 중 IONM 기록에서 MEP의 유의한 호전을 보이지 않았던 환자에서도 수술 후 관리를 잘 하고 꾸준한 재활치료를 통해 기능 호전 및 MEP 호전을 보일 수 있다는 것을 나타낸 증례이다.







