서론
전정신경종(vestibular schwannoma)은 소뇌다리뇌각(cerebellopontine angle)에 발생하는 종양 중 80% 정도를 차지하는 가장 흔한 종양으로 내이도에서 전정신경을 싸고 있는 쉬반세포에서 발생하며, 소뇌다리각으로 자라 나오면 주변의 청신경, 전정신경, 안면신경, 그리고 주변 뇌신경에 영향을 주고, 뇌간과 소뇌에도 영향을 주면서 다양한 신경계의 이상을 초래할 수 있다[1]. 그러나 전정신경종이 양측성으로 나타나는 제2형 신경섬유종(neurofibromatosis)이 아니라면 반대편 청력에 영향을 주지는 않는다. 동측 청각기능 장애는 반대측의 기능이 보존되면 어느 정도 적응이 되는데, 만일 수술 후에 반대편 청력의 감소가 발생한다면 장애 정도가 더욱 심각하게 되며 적응도 어렵게 된다.
전정신경종 수술 후에 반대편 청신경이 영향을 받을 수 있다는 보고가 국내는 물론 국외에도 보고되고 있다[2–7]. 그러나 대부분의 보고는 수술이 종료된 후 확인된 경우이며, 아직 그 기전에 대해서도 잘 밝혀져 있지 않다[6].
전정신경종의 수술에서 수술 중 청각유발전위는 수술 후 청력 소실을 예측할 수 있는 좋은 신경생리 검사법으로 알려져 있다[8]. 따라서 청각유발전위의 수술 중 신경계 감시는 흔히 사용되는 감시법의 하나이다. 그러나 수술 중 신경계 감시를 통해서 전정신경종 제거술 과정에서 반대측 뇌줄기청각유발전위 이상을 확인한 경우도 보고되지 않았다. 본 증례에서는 수술 중에 수술부위 반대편의 청각유발전위의 이상이 관찰되었고, 수술직후 청력의 감소를 확인했던 경험을 보고하며, 전정신경종을 포함한 소뇌다리뇌각 종양의 수술중신경계감시에서 동측의 이상은 물론 수술 중 반대측 BAEP(brainstem auditory evoked potentials) 검사의 필요성에 대해서 보고하고자 한다.
증례
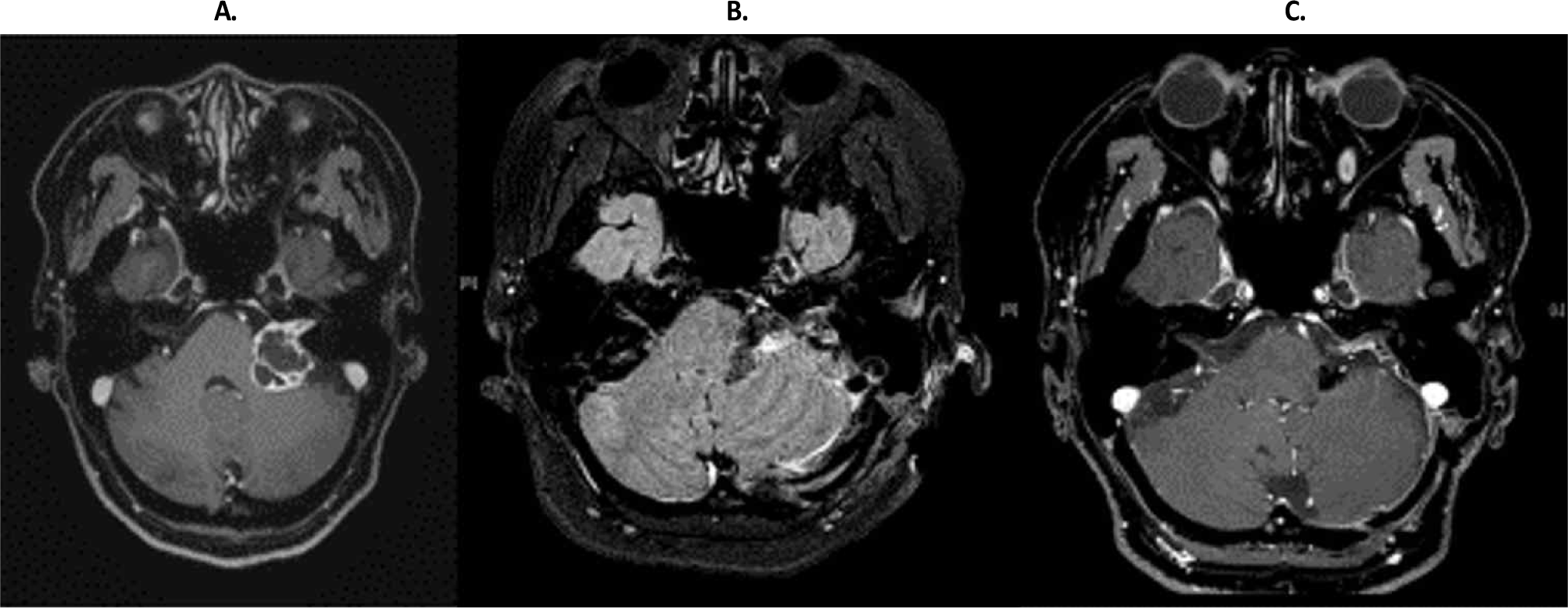
환자는 52세 여성으로 내원 2달 전부터 시작된 이명과 청력감소를 주소로 방문했다. 과거력에 특이소견 없었으며, 특별한 기저질환력도 없었다. 신경계 진찰에서 좌측의 청력이 감소 외에는 이상소견 없었다. 순음청력역치(pure tone audiometry, PTA)에서 모든 주파수에서 좌측 청력의 경미한 감각신경성청력감소(sensorineural hearing loss, SNHL)가 관찰되었고, 뇌MRI에서 좌측 소뇌다리뇌각 부위에 2.8 cm × 2.2 cm 크기의 낭종 및 고형 혼합형 종양이 내이도에서 자라 소뇌다리뇌각으로 자라나는 모양으로 관찰되어 전정신경종(vestibular schwannoma)을 확인할 수 있었다(Fig. 1).
수술은 파크벤치자세(parkbench position)를 취한 후 구불정맥굴 뒤 후두 하 접근법(retrosigmoid suboccipital approach)을 이용하여 좌측 종양 제거술을 시행했다. 수술 중에 특별한 이상 징후는 관찰되지 않았고, 가능한 종양은 모두 제거할 수 있었다. 제거수술동안 수술중신경계감시를 시행하였다. 이 때 전신마취는 프로포폴(propofol)과 레미펜타닐(remifentanil)을 사용한 전정맥마취(total intravenous anesthesia)를 시행하였으며, 기관내삽관 때는 로큐로늄(rocuronium)을 사용하였다. 수술 중 신경계감시 종류는 청각유발전위(BAEP), 체성감각유발전위(somatosensory evoked potentials, SEP), 운동유발전위(motor evoked potentials, MEP), 그리고 근전도(electromyography, EMG)를 선택하여 수술 중 추적 감시하였다. BAEP는 청각 경로의 이상을 확인하기 위해서 병변인 좌측과 우측 모두 시행하였으며, SEP는 뇌간의 기능이 유지되고 있는지 또는 말초의 병변이 발생하지는 않은지 확인하기 위해서 상지의 정중신경과 하지 후경골신경에서 자극하여 시행하였다. MEP로는 사지근육에서 기록하는 사지운동유발전위(limb MEP)와 안면에서 기록하는 안면운동유발전위(facial MEP)를 시행하였다. 근전도(EMG)로 안면신경의 손상을 확인하기 위해서 안면 근육 중심의 자유근전도(free running EMG)와 수술 중 안면신경을 확인할 때는 유발근전도(evoked EMG)를 시행했다.
BAEP 좌측과 우측 귀에 클릭음을 120 peSPL, 43.9 Hz로 자극하며, 500회 평균화를 거쳐 A1, A2를 참고전극으로 하고 Cz에서 기록하였다. SEP는 정중신경(median nerve) 손목 부위에서 15 mA로 0.2 msec 자극을 5.1 Hz로 가하고, 후경골신경(posterior tibial nerve) 발목 부위에서 20 mA로 0.2 msec 자극을 5.1 Hz로 가하고, 200회의 평균화를 거쳐 C3’, Cz’, 그리고 C4’ 전극에서 Fpz를 참고 전극으로 하여 기록하였다. 사지MEP는 두개경유전기자극(transcranial electrical stimulation)으로 연사자극법(trained stimulation method)으로 5 단극성 직각파(square wave) 펄스를 사용하였고, 펄스 극성은 양극성 자극(anodal stimulation), 펄스는 0.05 msec, 400 V, 펄스 간격(pulse interval)은 2 msec, 펄스 연사(pulse train)는 5 pulses/train으로 자극하고 반대측 상하지 근육에서 기록하였다. 기록전극 위치는 상하지 단무지외전근(abductor pollicis brevis), 소지외전근(abductor digiti quinti), 전경골근(tibialis anterior), 엄지발가락 외전근(abductor halluces)에서 발생하는 복합근육활동전위를 기록하였다. 안면MEP는 입둘레근(orbicularis oris), 턱끝근(mentalis)에서 기록하였다. 자유EMG와 유발EMG는 얼굴의 이마근(frontalis), 눈둘레근(orbicularis oculi), 입둘레근(orbicularis oris), 턱끝근(mentalis), 측두근(temporalis), 깨물근(masseter muscle)에서 근전도 반응(neurotonic discharges)과 유발전위(evoked potentials)를 확인하였다.
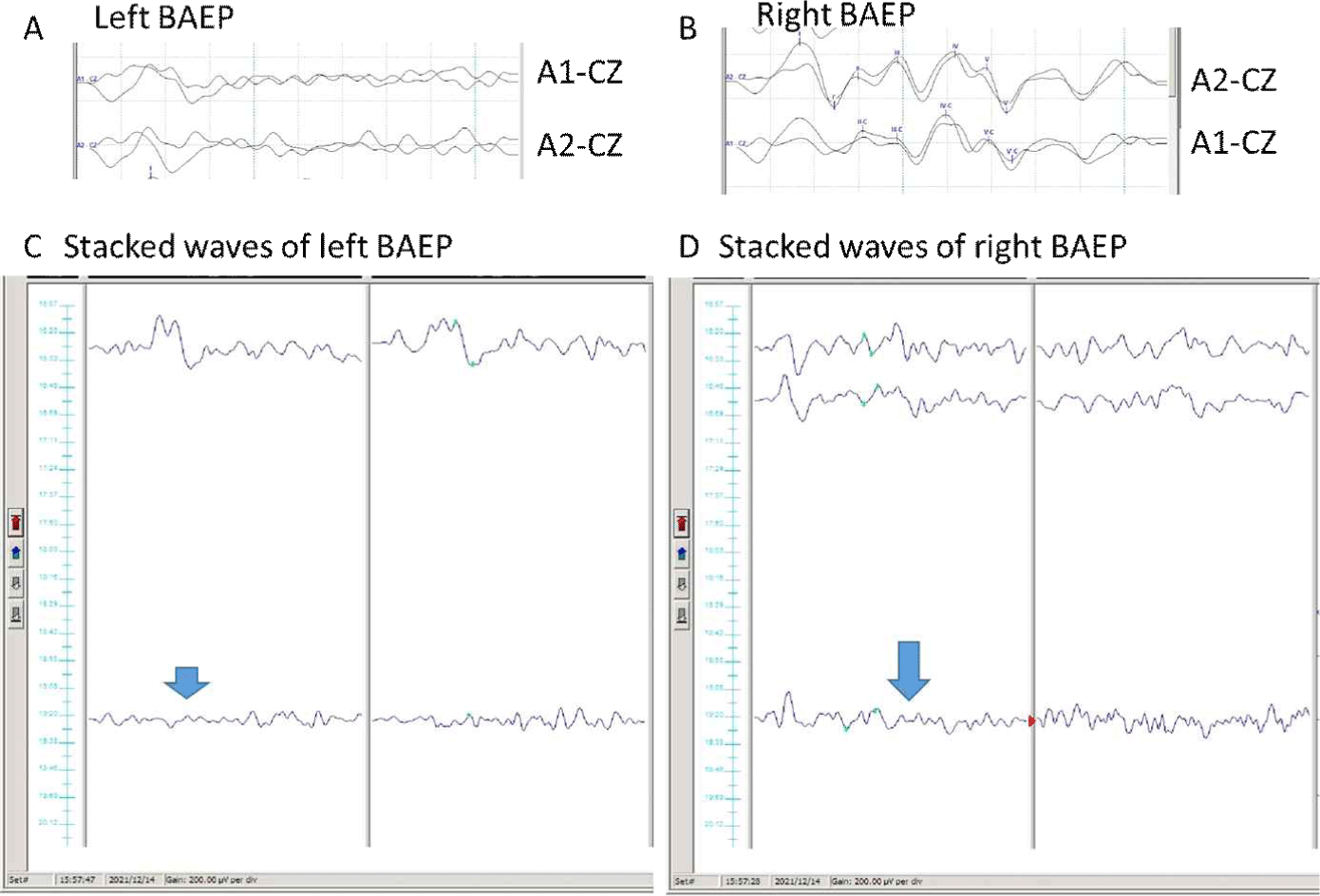
검사 시작 시 개두술 전에 얻은 기본결과에서 체성감각유발전위, 운동유발전위는 모두 정상적으로 관찰되었으며, 좌측BAEP는 수술전에 파형1만 기록되었고, 우측 BAEP는 정상적인 소견이 관찰되었다. 수술 중에 SEP, MEP, EMG에서 특이 소견은 없었다. 그러나 종양 절제가 이루어지면서 종료 시점에 시행한 BAEP에서 좌측 BAEP에서 파형I도 나빠지면서 기록되지 않게 되었으며, 우측 BAEP에서도 정상적으로 관찰되어야 할 파형들이 소실되면서 파형I을 제외한 나머지 파형이 모두 소실되었다(Fig. 2).
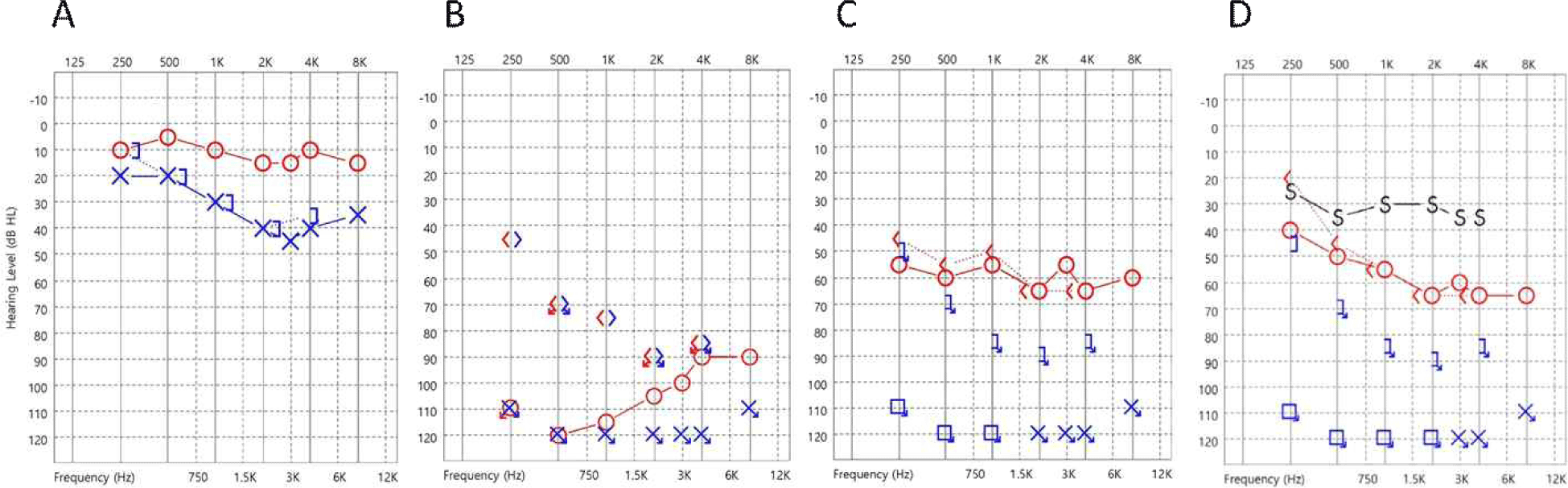
수술 후 회복실에서 전신마취에서 깨어난 직후 이명과 함께 양측의 청력이 모두 소실된 것이 확인되어 의사 소통을 위해서 글을 써서 할 수밖에 없었다. 이비인후과 진찰에서 고막 등의 이상 소견은 관찰되지 않았고, 안면의 감각과 운동은 정상이었고, 기타 뇌신경 기능과 소뇌기능을 평가하는 신경계 진찰에서 특이소견은 없었다. 청각 신경의 허혈 또는 염증, 수술 중 당김으로 인한 손상을 고려하여 환자에게 20% 만니톨 100 mg q 8 hr, 메칠프레드니졸론 250 mg q 6 hr, 니모디핀 10 mg q 8 hr 정주하였다. 그 후 스테로이드 치료는 덱사메사존 3 mg q 8 hr로 바꾸고, 니모디핀은 60 mg q 4 hr로 증가시켰으며, 4일에 걸쳐 투약 후 중단하였다. 수술 후 2일째 시행한 PTA에서 좌측의 완전 청력 소실과 함께 양측에서 심한 SNHL가 관찰되었다(Fig. 3). 수술 후 14일째 우측의 청력은 언어를 들을 수 있을 정도로 부분적으로 회복되었다. 수술 후 4달째 우측 청력은 경미한 호전을 보이면서 지속적인 SNHL를 보였다.
고찰
본 증례에서는 수술 중 신경계감시를 통해 전정신경종양 절제술 중 반대측 청각유발전위 경로에 이상이 발생한 것을 수술 중에 발견하였다. 수술 후 회복실 소견이나 그 후의 진료 경과 역시 동일한 반대측 청력의 이상이 확인되었다.
파형을 분석할 때 반대측 BAEP에서 발생한 이상 소견은 파형 II, III, IV, V은 소실되었지만, 파형I은 어느정도 관찰되었다. PTA에서는 수술 후 1일 만에 시행한 파형에서 250, 500, 1,000, 2,000, 3,000 Hz에서 100 dBHL 이하였지만 4K와 8K Hz에서는 90 dBHL을 보였다. 즉 저음에서 더욱 심한 소견을 보였다. 그 후 추적관찰에서 수술 후 13일 후에 시행한 PTA에서는 거의 모든 주파수에서 60 dbHL을 보였으며, 수술 후 3달 후에 시행한 PTA에서는 오히려 저주파수에서 40 dBHL까지 호전되었다. 와우각 첨단(apex)에서 시작된 spiral ganglion의 중심부에 위치한 bipolar neuron은 cochlear nerve의 가운데에 위치하기 쉬우며, 이로 인해 허혈 상태가 발생한다면 손상을 쉽게 받고, 가장 가운데 위치한 low tone을 담당하는 청신경 섬유에 이상이 발생하기 쉽다. 이러한 사실과 BAEP 결과, 그리고 PTA 상 low tone에서 더욱 현저한 이상을 보인 점을 고려한다면, cochlear nerve의 허혈로 인해 이상이 발생한 것으로 볼 수 있다. 그러나 다른 보고에서는 고음 영역에서 청력 소실을 보이기도 하여 좀 더 많은 결과들이 축적되어야 할 것 같다.
수술 반대측의 청각 이상 발생 원인으로는 내림프수종(endolymphatic hydrops), 기계적 드릴링(mechanical drilling), 교감신경성 염증(sympathetic inflammation), 마취제(anesthetics), 항생제(antibiotics), 혈관성 손상(vascular injury), 그리고 기타 원인들을 고려할 수 있다. 내림프수종은 뇌수조(cistern)에서 수술 중에 뇌척수액이 급격히 빠지면서 와우수도관(cochlear aqueduct)을 통해 외림프(perilymph)액도 빠지게 되면서 뼈미로(bony labyrinth) 안에서 상대적으로 내림프(endolymph)가 부풀어 오르는 내림프수종에 의해서 청력이 소실될 수 있다고 볼 수 있다. 그러나 본 증례의 경우는 파형 I이 유지되고 있어서 와우각의 내림프수종보다는 청신경의 이상에 무게가 실린다. 또는 수술 중 사용하는 드릴 소음으로 기계적으로 청력 소실을 일으킬 수 있다고 보고되었고, 드릴에 의한 소음은 이소골이 아니라 뼈를 통해서 전달되므로 특히 2,000 Hz 이상의 청력 소실을 가져올 수 있다고 보고되었다[9]. 그러나 본 증례는 특히 청력검사에서 저음의 영향을 많이 받은 점을 고려할 때 가능성이 떨어진다. 또한 교감신경계 흥분에 의한 염증 반응도 수일에서 수주 걸리는 경과를 고려할 때 수술 중에 발생할 가능성은 없다. 신경계 마취 중에 산화질소(nitric oxide)가 혈액에서 30배 정도 빠르게 용해되고 증발하기 때문에 중이의 압력 증가와 미로막(labyrinthine membrane)의 파열을 일으킬 수 있으나 본 증례에서는 산화질소를 마취제로 사용하지 않았다. 또한 아미노클리코사이드 같은 항생제를 수술 후 사용할 경우 서서히 청력감소를 일으킬 수 있지만, 본 증례에서는 이러한 약제를 사용하지 않았고, 시기도 맞지 않는다. 마지막으로 혈관성 손상(vascular injury)을 고려할 수 있다. 청신경(cochlear nerve)은 주로 전하소뇌동맥(anterior inferior cerebellar artery, AICA)의 분지인 미로동맥(labyrinthine artery)에 의해서 공급되며, 안면신경(facial nerve)도 AICA, 중수막동맥(middle meningeal artery), 후두엽동맥(occipital artery)의 분지에 의해서도 공급되지만 주로 미로동맥에 의해서 공급된다. 드물지만 반대측 안면마비와 함께 반대측 청력감소가 관찰되기도 한다[2]. 그러나 내이동맥(internal auditory artery)이 막히는 것은 다른 측부순환(collaterals)에 의해서 보완이 되고, 운동신경섬유의 구조적인 안전상(mechanical resilience)을 고려할 때 주로 안면신경은 보존되면서 와우-전정 다발의 허혈 상태를 일으키면서 청력의 감소가 주로 올 수 있게 된다. 기타 원인으로 수술 종료시점에서 뇌간의 위치가 돌아오고 혈관의 신전이 일어나면서 미로 동맥에 혈전이 생길 수 있다고 보고되었고[5], 또한 삼차신경-심장반사(tigemino-cardiac reflex) 때문에 일어나는 혈관수축도 고려할 수 있다. 물론 갑작스러운 CSF 방출과 수술감압상태는 신경을 기계적으로 늘리면서 생리적신경차단(neurapraxia)과 청력감소를 일으키며, 혈관성 손상 역시 본 증례의 청력 감소에 기여할 수 있다.
따라서 청력신경의 혈관성 손상 하나만의 원인이 아닌 다양한 원인이 작동할 가능성 있어서, 수술 중에 반대측의 청력을 지속적으로 모니터링하면서 수술 중에 확인하는 것이 다양한 원인을 감별할 수 있을 것으로 보인다.
본 증례에서는 드물지만 발생할 수 있는 전정신경종양 절제술 동안 수술 중 신경계감시를 시행하면서 수술부위 반대측 청력의 감소를 수술 중에 확인하였다. 이러한 결과는 다양한 청력감소의 병인을 설명할 수 있는 기본 결과가 될 수 있으며, 장차 반대측 청력 이상을 조기 발견하여 회복을 최대한 도와줄 수 있을 것으로 보인다.







